下泌尿道在妊娠過程中經曆很多生理變化,這些變化本身可能就是泌尿係統症狀。盆底在分娩過程中經受很多損傷,這些損傷被認為是在今後出現盆腔器官脫垂和泌尿係統症狀的原因。如果這種關係能被確立,就有可能控製分娩來減少母親由於盆底損傷造成的遠期發病率。
(1)妊娠期泌尿係統的變化
腎髒和泌尿道在妊娠期發生很多變化,對母體適應妊娠起到了重要的作用。
妊娠期腎髒長度增加約1-37.5px,解剖學研究顯示,妊娠婦女腎髒平均重量是307克,而非孕期婦女腎髒平均重量是259克。由於妊娠期孕婦及胎兒代謝產物增多,腎血漿流量(renalplasmaflow,RPF)比非孕時增加約35%,腎小球濾過率(glomerularfiltrationrate,GFR)比非孕時增加50%。
妊娠期泌尿係統最顯著的解剖學變化是輸尿管擴張。在妊娠晚期和產後早期,可以見到90%產婦雙側腎盂、腎靜脈和輸尿管擴張,右側更為顯著。與非孕期相比,輸尿管蠕動減少,殘餘尿量增加。目前,尚不知道這些變化是否與遠期不良預後有關,比如由於輸尿管持續擴張引起的無症狀菌尿。
妊娠期子宮增大,將雙側輸尿管擠到側方,輸尿管膀胱壁內段變短,從傾斜進入膀胱變成垂直機進入膀胱。因此,膀胱輸尿管連接處防止尿液反流的作用下降。因此,妊娠期有3.5%或更多的產婦發生膀胱輸尿管反流。
(2)妊娠和分娩對盆底肌肉的影響
妊娠期隨著胎兒的長大和羊水量的增多,子宮的體積和重量不斷增大,到妊娠足月時子宮內容物比非妊娠期增加約數百倍,子宮重量增加近20倍。胎頭會直接壓迫、牽拉盆底肌肉和神經肌肉接頭部分。陰道分娩時,盆底肌肉和神經被極度牽拉,特別是恥骨尾骨肌的中間部分,在分娩過程中,其伸展率(牽拉後組織長度/組織初長度)可以達到3.26,這是非妊娠期婦女骨骼肌最大伸展率(1.5)的217%。肌肉組織極度伸展,甚至發生斷裂,造成損傷。在第二產程中,恥骨尾骨肌的中部是肛提肌最容易損傷的部分。
北京協和醫院進行的組織學研究發現,陰道分娩後產婦的肛提肌既有肌源性改變又有神經源性改變,既有急性期改變又有慢性期改變,提示妊娠和分娩時胎頭對盆底肌肉和神經的壓迫和牽拉會對肛提肌造成損傷。急性期的改變可能發生在陰道分娩過程中,而慢性期變化可能是妊娠期神經和盆底肌肉長時間受到牽拉和壓迫造成的。
無論使用什麼方法,包括臨床檢查平均盆底肌肉力量或陰道內壓力測定,研究的結論是一致的,即陰道分娩後盆底肌肉力量減弱。第二產程延長可能是肌肉收縮力下降的危險因素。另外,屍體上進行的組織學研究證實,陰道分娩次數與盆底肌肉組織被纖維組織代替有關。
肛門內超聲檢查和肛門內測壓檢查發現,剖宮產前後恥骨直腸肌、肛門內括約肌和外括約肌的厚度都沒有顯著性差異。最大靜息壓和收縮壓也沒有明顯變化。因此,妊娠本身似乎對肛門括約肌的形態和功能沒有顯著影響。所有括約肌功能的改變似乎是由於臨產和或陰道分娩的機械損傷造成的,而與妊娠期激素變化無關。
研究證實,35%經陰道分娩初產婦,在產後6周肛門內超聲檢查時被發現有新的括約肌缺陷,並且這種缺陷持續到產後6個月。經產婦中,40%產前有括約肌缺陷,44%產後有括約肌缺陷。剖宮產的婦女中沒有人在產後發生新的括約肌缺陷。肛門內超聲測到的外括約肌缺陷與肛門收縮壓顯著降低有關。括約肌缺陷還與大便症狀強烈相關(p<0.001)。因此分娩或陰道分娩會引起肛門括約肌損傷,並且這種損傷會持續到產後6個月。< p="">
另外,某些婦女在急診剖宮產後會發生便失禁,但是選擇性剖宮產後沒有人發生便失禁。這意味著盆底損傷可能在產程中而不隻是在陰道分娩時獲得的。近年來,影像學研究也證實了分娩會造成盆底肌肉損傷。
分娩時肛門括約肌損傷可能是肌肉直接分離的結果,也可能是盆底神經受損的結果。陰道分娩時肛門括約肌撕裂的發生率從1%到24%不等。會陰正中切開的產婦肛門括約肌撕裂的平均發生率為6.5%,會陰中側切開的產婦肛門括約肌撕裂的平均發生率為1.3%,未作會陰切開的產婦肛門括約肌撕裂的平均發生率為1.4%。
引起顯性和隱性肛門括約肌損傷的危險因素包括產鉗助產、第二產程長,新生兒出生體重大,會陰正中切開和枕後位。
但是,會陰中側切開並不總是對肛門括約肌損傷具有保護作用。不受限製的會陰中側切開會顯著增加母親陰道損傷和縫合的機會。另外,有研究表明,與有選擇的會陰中側切開相比,不受適應證限製的會陰切開產婦直腸損傷的風險更高。
(3)妊娠和分娩對盆底損傷的影像學研究
恥骨直腸尾骨肌-恥骨直腸肌複合體從一側盆壁出發,向後圍繞肛門直腸連接部位,再返回對側盆壁,形成了“u”字形吊帶,為盆腔器官提供了“棚架”樣支持。肛提肌裂孔內前方有尿道、中部有陰道、後部有直腸穿過。年輕未產婦做Valsalva動作時泌尿生殖孔麵積可以從150px2伸展到900px2。頭圍300-350mm的胎兒頭部最小徑線平麵的麵積約70-2500px2。顯然,分娩時泌尿生殖孔要極度伸展和變形。MRI基礎上合成的計算機模型顯示胎頭著冠時,肛提肌複合體的前部和中部的伸展率達到3.26倍。可以想像,很多產婦分娩時都會發生肌肉損傷。比較2維和3維MRI圖像發現,與正常婦女相比,尿失禁和盆腔器官脫垂婦女肛提肌體積和泌尿生殖孔寬度都有顯著差異。一些影像學的研究證實了分娩造成肛提肌損傷。對陰道分娩的初產婦進行MRI掃描發現,無論是否有尿失禁症狀,陰道分娩產婦都存在影像學可見的肛提肌缺陷,而未產婦中沒有發現肛提肌缺陷。產後第一天肛提肌MRI密度、泌尿生殖孔的麵積與產後2周相比都有顯著差異,因此分娩造成的肛提肌變化在產後2周時有所恢複。
容積對比成像(volumecontrastimaging,VCI)技術能夠獲得與MRI分辨率相似的立體圖像,而且超聲的時間分辨率遠遠優於MRI(圖1)。3維和4維超聲發現,初產婦分娩前沒有恥骨尾骨肌不對稱或肌肉從側盆壁撕裂的現象,而陰道分娩的產婦產後會發生單側或雙側肌肉撕裂,並且認為這種肛提肌改變可能與產後3個月發生尿失禁有關(圖2)。發生肌肉撕裂的產婦平均年齡較大,而無論分娩方式如何,初產年齡大與手術產關係密切。因此,初產年齡大可能是造成盆底損傷的危險因素,更容易發生壓力性尿失禁。
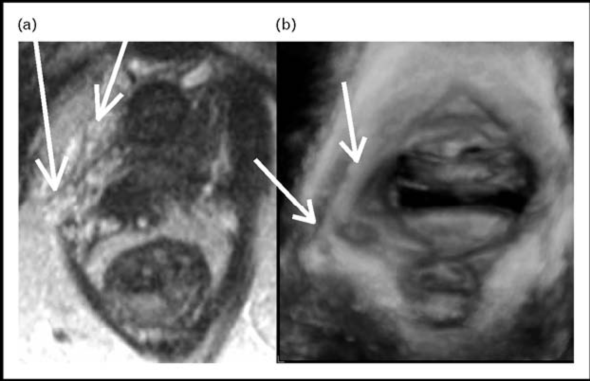
圖1一名典型的右側撕傷患者的核磁共振圖像(a)和超聲(b)圖像
箭頭所指為恥骨內髒肌
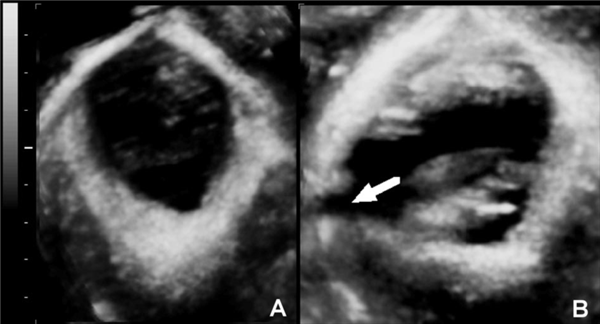
圖2孕36周時的3維盆底超聲顯示的恥骨尾骨肌-恥骨直腸機複合體圖像(A)和產後3個月時的圖像(B)。兩幅圖像都在Valsalva動作時獲取。箭頭所指為右側撕傷,與壓力性尿失禁有關。
(4)妊娠和分娩對盆底神經的影響
陰道分娩,特別是第二產程是否對支配盆腔器官、盆底組織、膀胱和直腸肛門的神經造成負麵影響一直是令人關注的問題。由於陰部神經支配的組織結構(如恥骨尾骨肌-恥骨直腸肌複合體和肛門外括約肌)容易達到,所以可以使用創傷較小的外部電極做電生理研究,必要時可以用針式電極鑒別肛提肌和肛門外括約肌。目前,有足夠的證據證明盆底功能障礙與神經損傷有關。
臨產和分娩是神經損傷的重要危險因素,而妊娠不是。陰道分娩和臨產後剖宮產的婦女外陰神經PNTML延長,選擇性剖宮產的婦女PNTML不延長,說明臨產和陰道分娩都會引起不同程度的陰部神經損傷。產後6周PNTML顯著延長的婦女,75%在產後6個月測量正常,因此隻有部分產婦發生永久性的神經損傷。
肛門括約肌同步針式肌電圖(concentricneedleelectromyography,CN-EMG)的研究顯示,發現80%陰道分娩的產婦運動單位電位(motorunitpotential,MUP)平均時限從產前的3.3ms增加到產後2個月的5.2ms。MUP時限延長與去神經支配有關,在神經損傷後再修複時出現。因此,陰道分娩引起大多數婦女盆底發生部分去神經支配。嚴重的病例中,去神經支配與二便失禁有關。盆底肌電圖的變化在多產婦和產鉗助產的產婦中更加顯著,而剖宮產產婦中沒有發現肌電圖變化,因此陰道分娩對盆底的影響具有蓄積作用,剖宮產具有一定的保護作用。在盆底肌肉收縮力的測量中發現,產後平均最大會陰收縮壓下降,因此認為CN-EMG顯示的神經病理學改變與肛提肌功能受損有關。
產後5年,有壓力測量的和神經生理學的證據表明盆底肌肉收縮力減弱,並且這種收縮力減弱是由於陰部神經病變導致的盆底局部去神經支配引起的,這種改變在二便失禁的病人中更明顯,提示分娩引起的陰部神經病變持續存在而且可能成為今後發生失禁的基礎。同一作者比較了剖宮產和陰道分娩組在產前和產後的情況,確認陰道分娩導致去神經支配、多產、產鉗助產、第二產程延長、新生兒出生體重大和會陰三度裂傷是引起陰部神經損傷的主要因素,選擇性剖宮產似乎具有保護作用。這種損傷在產後前3個月可以有某種程度的恢複,但是3個月之後變化不大。
北京協和醫院的研究也證實,妊娠和陰道分娩產婦的肛提肌既有肌源性改變又有神經源性改變,由於支配肛提肌的盆底神經受到損傷,引起肌肉去神經支配,導致妊娠和陰道分娩後肛提肌I型和II型肌纖維比例的改變。
總之,陰道分娩會引起陰部神經及其分支的損傷,這種損傷導致的神經功能損害的程度與第二產程的長短、產鉗助產和高新生兒體重等因素有關而與分娩方式無關。這說明,在宮口開全後進行急診剖宮產也可能引起盆底神經損傷。但是,這種損傷是否長期存在,以及是否對遠期盆底功能障礙性疾病的發生有影響,仍需進行進一步研究。
copyright©醫學論壇網 版權所有,未經許可不得複製、轉載或鏡像
京ICP證120392號 京公網安備110105007198 京ICP備10215607號-1 (京)網藥械信息備字(2022)第00160號