大話“隱源性卒中”(1)
男性,48歲,鍛煉後突發共濟失調、惡心伴複視,繼而出現雙眼左上象限偏盲。患者無頸部疼痛。既往有高血壓及先兆性偏頭痛。頭顱核磁共振提示右側顳枕及丘腦梗塞。核磁血管成像提示右側大腦後動脈遠端閉塞。血常規、凝血功能均正常。經胸心髒超聲提示可以右向左分流。心電監護48小時未發現心律失常。
臨床上常常遇到這樣的患者,難以發現明確病因該怎麼辦?
首先我們討論一下患者還需要做哪些進一步檢查?
隱源性卒中即指通過充分篩查的症狀性腦
卒中仍未發現可能的病因。更寬泛的定義也可包括卒中患者未能進行充分的篩查或者患者篩查出超過1種以上的病因。在這些不明原因卒中患者中,需要進一步區分標準篩查及進一步特殊及補充評估仍不能明確的“高度隱源”,或是“可疑病因”(未找到病因但找到一個或多個危險因素)。
隱源性卒中約占所有卒中的10-40%,由於定義的不同、篩查技術不同、對於充分篩查的定義不同等等差異,以及目前已知超過200種以上缺血性卒中病因需要排出。總體而言,隱源性缺血性卒中的比例隨著診斷技術的改進,有所下降。從70年底的40%降低至目前的高級中心篩查後的10-15%。但目前對於隱源性卒中尚沒有公認的評估流程,因此全美國每年大約有12-18萬的隱源性卒中患者。
缺血性腦梗死中最常見的病因可通過常規評估明確,例如大動脈粥樣硬化性、心源性栓塞、小血管閉塞型,每類約占25%的患者。經過常規評估考慮隱源性卒中的患者則需要進一步特殊篩查隱源性動脈粥樣硬化、非狹窄性不穩定血管內斑塊、非粥樣硬化性血管病(夾層或血管炎)、高凝狀態、少見的心源性栓子(陣發性心房顫動或擴張性心肌病)等。
患者的年齡不同,病因也大多不同。18-30歲的年輕患者,動脈夾層可能是主要病因,另外血栓性紫癜或者先天性心髒病也是需要考慮的因素。31-60歲的患者,早發型動脈周揚櫻花和獲得性心髒結構性病變更常見。大於60歲的患者,隱源性心房顫動發生風險更高。
與其他已知的病因相比,隱源性缺血性卒中典型的神經功能缺損症狀比較輕,致殘程度輕微,且致死率低。大多數長期隨訪的研究發現,隱源性缺血性卒中的患者複發風險低。迄今最大的長期隨訪研究,納入了18-55歲的隱源性卒中患者,隨訪發現首年的卒中發生率僅1.9%,而第2-4年平均年卒中發生率為0.8%。大卒中可能引起患者卒中複發風險增加,因此這樣的低複發率在隱源性卒中也就合情合理了。
其次我們分析一下評估的策略與證據
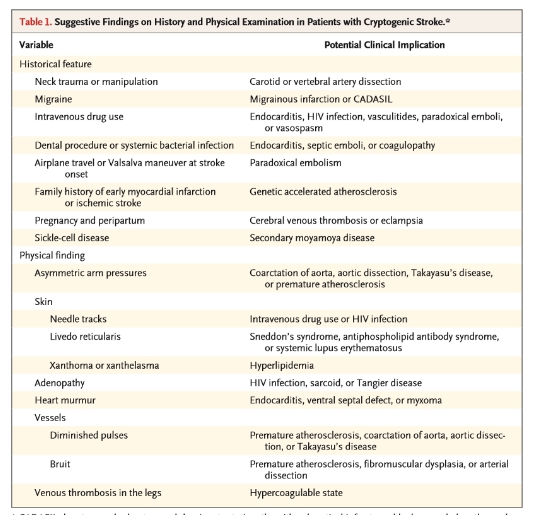
隱源性卒中是一種除外性診斷,排除已知的病因。尤其需要根據患者的病史特點及體格檢查信息(表1)
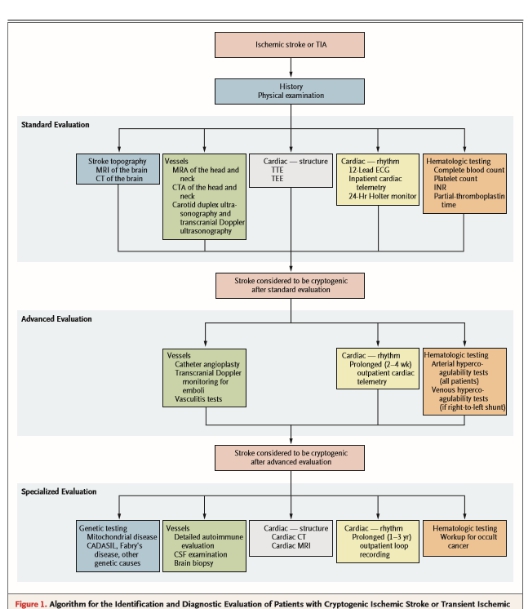
設立實驗室檢查和影像學檢查的策略(圖1)。
參考文獻:Jeffery Saver,n engl j med 374;21 nejm.org May 26, 20162066
大話“隱源性卒中”(2)
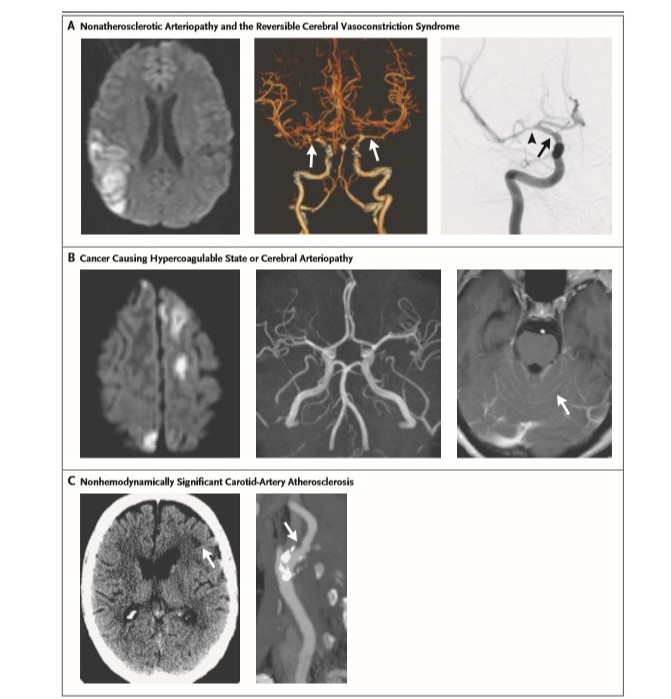
我們來分析一下隱源性卒中的常規篩查評估:A)MR提示右側M2下分支主幹閉塞,CTA提示雙側大腦中動脈及基底動脈節段性狹窄,DSA最終明確病因為可逆性血管收縮綜合症(RCVS)。B) MR雙側頂葉梗塞,MRA提示顱內大血管正常,增強MR提示小腦多發強化病灶,最終結合病史提示是乳腺癌引起的高凝狀態。C)頭顱增強CT提示左側側腦室旁缺血性病灶,CT血管成像提示左側頸內動脈血管鈣化合並輕度狹窄和潰瘍性斑塊。
今天要談的是三大隱源之一的“隱源性心房顫動”。
心房顫動是缺血性卒中的主要原因,約占腦梗的1/4,占心源性卒中的1/2。標準的缺血性卒中的評估,大約15%的患者有已知慢性或陣發性心房顫動病史,約8%的患者基於首次心電圖可診斷為新發的心房顫動;約5%的患者首次心電圖診斷為竇性心率,但經過24小時監測被診斷為新房的心房顫動。
為了診斷少發陣法性心房顫動,過去數十年年的監測手段有了突飛猛進的改善,包括可穿戴2-4周的移動式心電監測係統、電池可用達1-3年的植入式皮下環路記錄儀監測係統,治療性心髒起搏器或心髒除顫儀,可長達3年以上植入性治療性心電監測器。這些器材的發展明確了長期以來的猜測,但對於少發的陣發性心房顫動仍較難確診。相比慢性或常發陳發性心房顫動的患者,少發陣發性心房顫動的患者發生卒中的風險較低,但仍明顯高於沒有房顫的患者。患者2年中如果僅1個小時的心房顫動發作,發生卒中的風險增加了一倍。對於隱源性卒中的患者,經過常規檢查後,需要考慮門診延長心電監測的時間,可發現15%的少發性心房顫動。在多中心的隱源性卒中發現潛在房顫研究(CRYSTAL AF)中,監測6個月的陣發性房顫發現率為9%,監測1年的陣發性房顫12%,檢測3年的陣發性房顫為30%。通過延長監測時間發現的少發的心房顫動患者更易在老年、CHA2D2-VASc評分高、梗塞特點(多發血管範圍受累或皮層病灶)、左房心肌病特點(包括左心房擴展、心負荷、射血分數減少、左心耳大小、單葉形態特點,p波異常,期前心房收縮頻率,心房利尿肽水平升高。
目前尚不知曉少發心房顫動的最佳治療是否也應該予以抗凝或抗血小板治療。少發陣發性房顫卒中也許並不是卒中的原因,因此臨床研究中也罕有這樣的臨床決策探索。最近一項臨床隨機研究納入了植入性除顫儀患者,通過監測是否隱源性心房顫動或房撲指導決策是否需要華法林治療或普通常規治療。該研究結果發現華法林並不能顯著減少卒中、係統性栓塞及主要出血的綜合終點。但是少數曾有腦梗死的患者被分配到對照組依舊接受了抗凝治療,而一些治療組患者卻在1-3個月隨訪無房顫後停用了華法林治療。
大話“隱源性卒中”(3)
再來說一說“卵圓孔未閉”
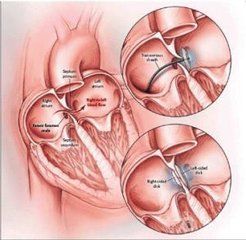
反向栓塞是指來源於肺循環的栓子通過右向左分流到了體循環,例如房缺或室缺或者肺動靜脈畸形。最常見的右向左分流是卵圓孔未閉。這條動脈通常在出生後3個月時自行閉塞,但有些人可能終生都沒有閉塞,成為了潛在的靜脈栓子來源的風險。未閉卵圓孔的直徑平均為4.9mm,這足以通過堵塞大腦中動脈(3mm)或是主要皮層主幹(1mm)的栓子。房間隔動脈瘤是一種高移動度動脈內隔斷,導致右向左分流的可能性,這種相對異常與卵圓孔未閉的患者卒中風險增加相關。
大約1/4的人存在卵圓孔未閉,但其中隻有一半患者可能出現隱源性卒中。一項薈萃研究的歸因分析納入了12項研究提示卵圓孔未閉的患者發生隱源性卒中的隻有一半左右。其中的相關因素包括年輕、Vlsalva動作、搭乘飛機或者汽車時發生卒中、同時合並下肢或盆腔靜脈血栓、靜脈高凝狀態、先兆性偏頭痛病史。病灶的特點為皮測過、多發、大梗塞病灶、無高血壓病史、不糖尿病及吸煙史。
卵圓孔未閉的診斷依賴於超聲探測發現“發泡樣”造影劑信號。經胸心髒超聲隻能發現經食道超聲或者經顱多普勒超聲探測的的一半。如果經顱多普勒超聲則不能發現主動脈弓或者其他心髒結構的病變。因此,經食道心髒超聲是最佳方式。經顱多普勒超聲的“發泡試驗”也可用於經食道超聲禁忌症或者經胸超聲無陽性發現的患者。如果患者存在卵圓孔未閉,則可在找到靜脈高凝依據或者下肢及盆腔發現深靜脈血栓後,為這可能與卒中發生有關。

抗血小板治療是卵圓孔未閉的隱匿性卒中患者的一線治療。阿司匹林300mg每天可降低卵圓孔未閉患者卒中複發的機會。隨機及觀察性研究的薈萃分析發現華法林的有孝心與阿司匹林類似或強於阿司匹林,尤其是幕上梗塞的患者。新近,致敬口服抗凝藥並沒有直接應用於卵圓孔未閉的患者,但發現有利於在反常栓塞中預防和治療靜脈血栓事件而獲益。
經皮血管內閉塞器植入術可消除卵圓孔未閉。即使是新一代紐襻式的閉塞器較老式傘狀閉塞器,已經明顯降低了並發症風險,但每年由於房顫(約0.7%的事件發生率)、圍手術期的心髒栓塞事件、心髒填塞、股動脈血腫(每一項在臨床研究中發生率低於0.5%)綜合來說並發症仍然是偏高的。三項隨機臨床研究(一項研究予以傘式閉塞器、另兩項予以紐襻式閉塞器)與傳統藥物治療相比,並沒有發現幹預可降低缺血性卒中的再發風險。若亞組分析紐襻式閉塞器則發現可顯著減少卒中再發風險,每治療100人5年可能發生6例卒中減少到2例卒中。當然也還有一些研究正在進行。

未知來源的栓塞
隱源性卒中常發生在幕上或深部,體積較大,常仍未是通過栓子通過動脈或心源性或者經過心源性到達大腦。大血管病變的內在、原位血栓、或血管痙攣都可成為非常見的原因。最近,將此類臨床發現正是命名為未知來源的栓塞,因此不明原因的栓塞定義為非腔隙性腦梗死且無近端血管狹窄或明顯心髒栓塞來源,此類大約占到隱源性卒中的80%-90%。
區分低風險栓塞,不明原因的栓塞包括輕度左房功能不全、二尖瓣鈣化、少發陣發性房顫、卵圓孔未閉、主動脈弓粥樣硬化及非動脈粥樣硬化狹窄的斑塊。這些患者中予以抗凝治療是否獲益尚不知道。大型國際臨床研究正在致力於比較新型直接口服抗凝藥與阿司匹林相比,是否能在此類患者中獲益。臨床中,抗凝或者抗血小板治療都靠譜,具體可因人而異。
大話“隱源性卒中”(4)
眾所周知,房顫的發生率與年齡相關。研究表明80歲以上的老年人可能50%以上都有房顫。房顫的發現率也與監測時間相關,有研究證實通過延長監測時間,可能多發現80%以上的房顫患者。前文也已經提及,其實少發的陣發性房顫屬於隱源性卒中中不明原因的栓塞或者隱源性房顫。所以其實對於此類患者的治療並無推薦。
另一方麵,根據最早期的CHADS2評分推薦,0分應抗血小板治療;1分可選用抗凝或者抗血小板治療;2分及以上的患者應該選用抗凝治療。本研究係社區隊列研究,將8962例房顫患者進行隨訪,旨在了解低風險房顫患者是否有必要抗凝治療。
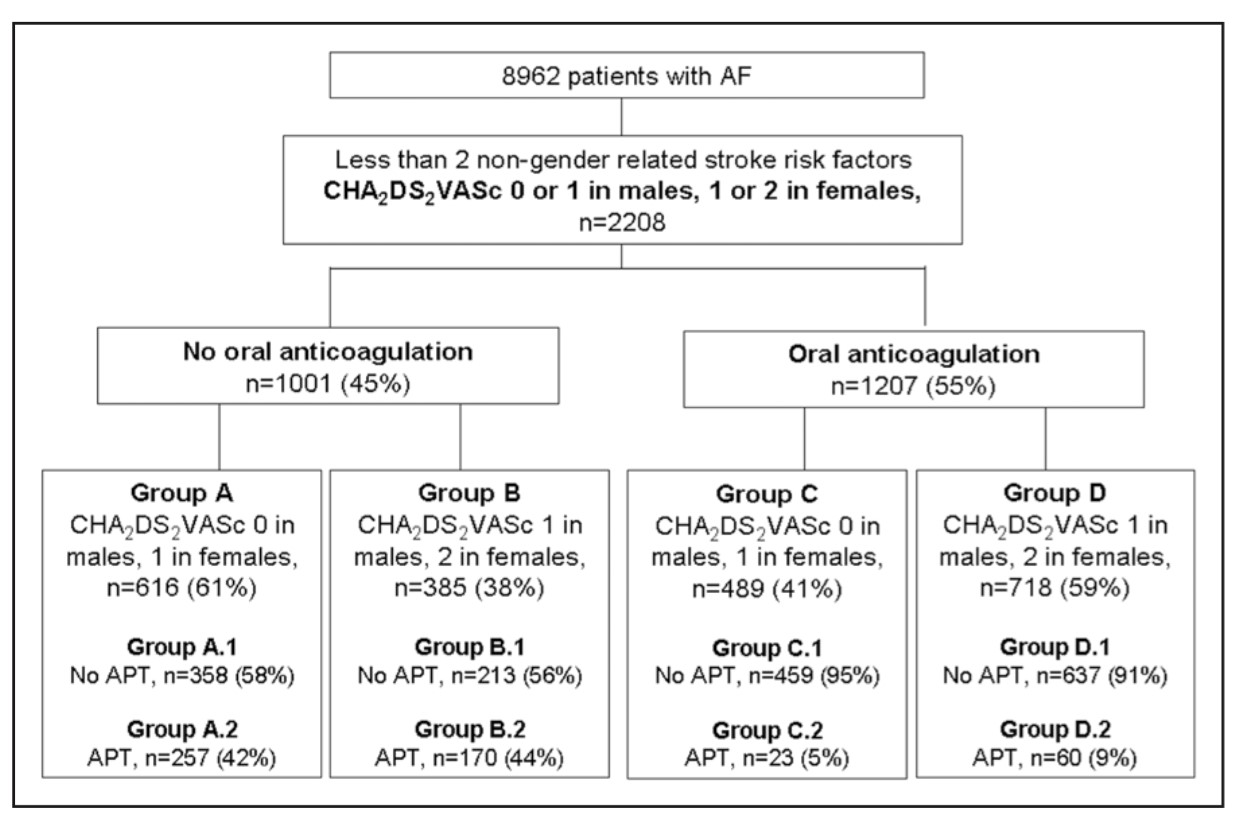
對於僅伴一個非性別相關的CHA2DS2-VASc風險因素(CHA2DS2-VASc評分男性1分,女性2分)房顫患者是否應口服抗凝劑治療仍有不確定性。CHA2DS2-VASc卒中風險因素:例如充血性心力衰竭,高血壓,高齡(>=75歲,2分),糖尿病,卒中/短暫性腦缺血發作(2分),血管性疾病,年齡(65-74歲),性別(女性)。
本研究一個基於社區人群的未篩選的房顫患者隊列的口服抗凝劑副作用並計算臨床淨獲益,按照患者無風險因素和1個非性別相關卒中危險因素進行對照。(CHA2DS2-VASc在男性患者中0分和1分對照,女性患者1分和2分對照)。在8962例房顫患者中,2208(25%)無危險因素或伴有一個非性別相關的卒中風險因素,在這些患者中45%未處方口服抗凝劑。
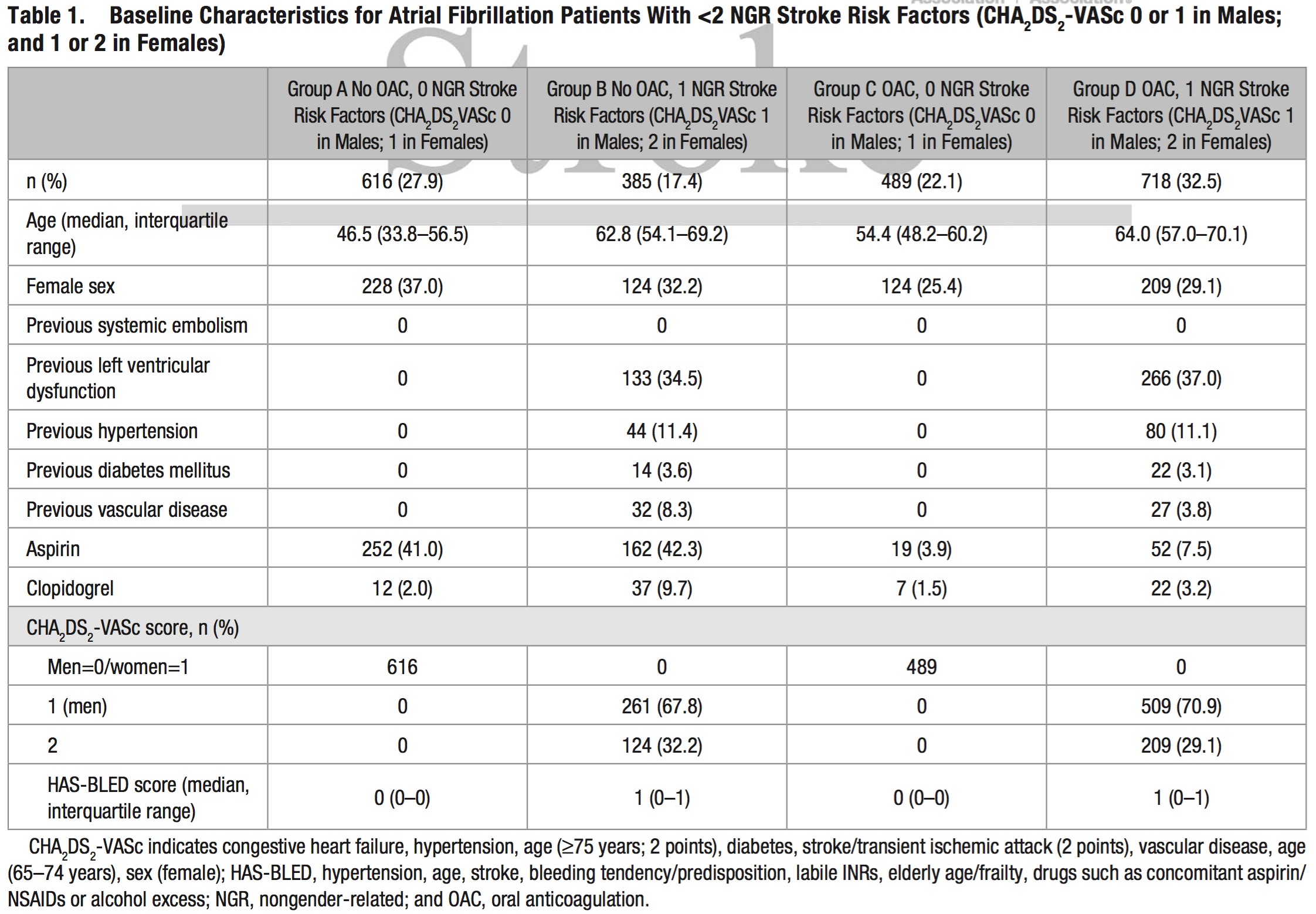
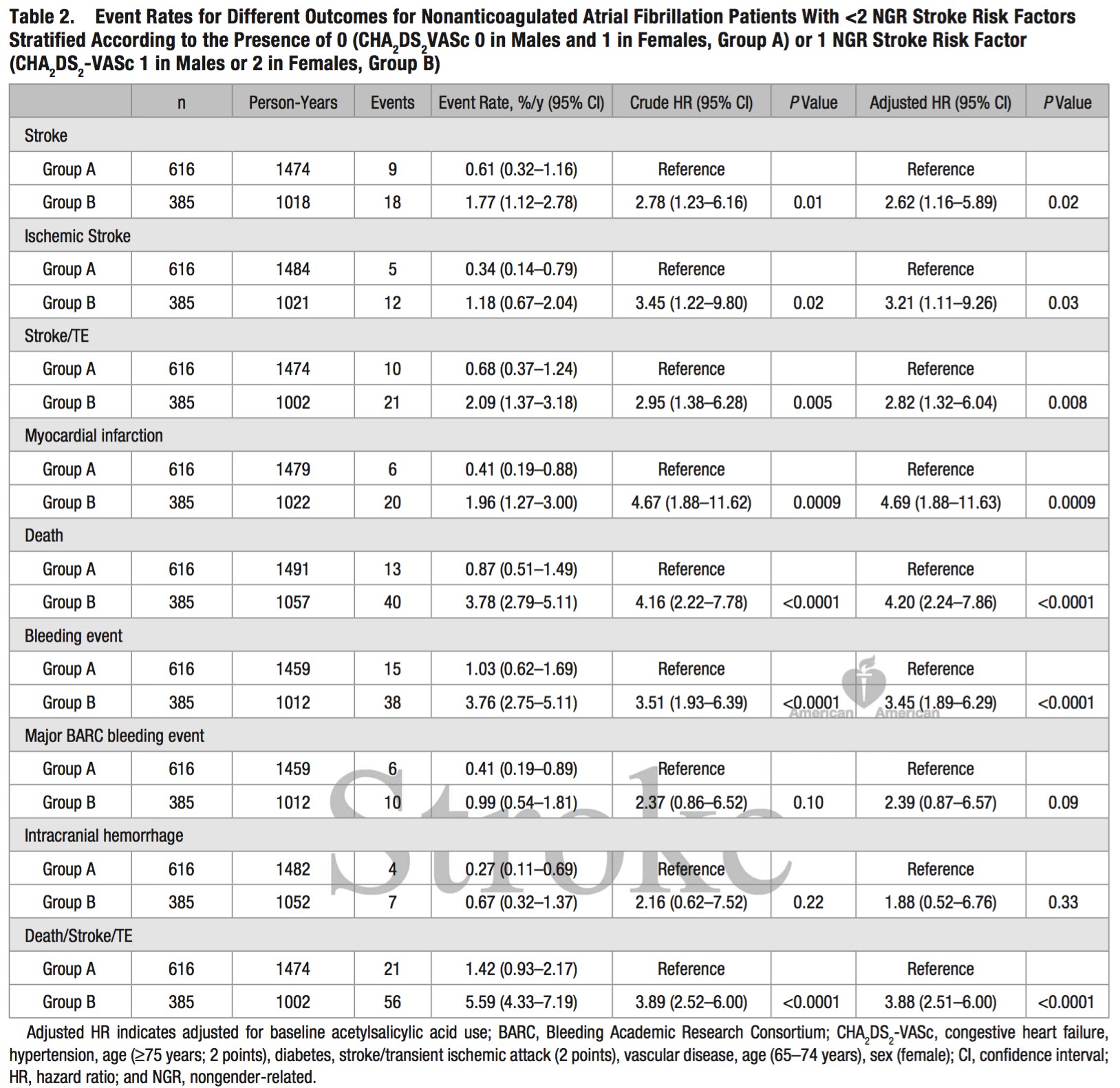
經過1028±1189天(中位495天;四分位數5-1882天)隨訪中,伴1個非性別相關危險因素的房顫患者若未抗凝治療則年卒中/係統性栓塞複合終點事件發生率為2.09%(95%可信區間 1.37-3.18)。與沒有非性別相關的卒中危險因素組相比,校正後風險比為2.82(95%可信區間 1.32-6.04)。在伴有一個非性別相關的卒中危險因素患者中,即使權衡了顱內出血風險增加與缺血性卒中發生減少後,口服抗凝劑的臨床淨獲益與無抗栓治療或抗血小板治療相比為陽性。抗血小板治療的臨床淨獲益與非抗栓治療相比為陰性。
因此,在僅伴有一個非性別相關的卒中危險因素的房顫患者中(CHA2DS2-VASc評分男性1分,女性2分),在指南指導下應用口服抗凝劑與卒中和血栓栓塞事件的預防陽性臨床淨獲益相關。
copyright©中國醫學論壇報 版權所有,未經許可不得複製、轉載或鏡像 京ICP證120392號 京公網安備11010502031486號
京衛網審[2013]第0193號(京)網藥械信息備字(2022)第00160號

